News & Message
解讀骨質密度 你的骨量可好?
撰文/中國醫藥大學附設醫院 骨科部 蔡俊灝醫師
骨質疏鬆症常常影響停經後的婦女,但男性也可能罹患此症。骨質疏鬆症涉及鈣的逐漸喪失及結構變化,會使骨骼變得更薄更脆弱,還可能因而導致骨折。
骨質密度(BMD)檢查是簡要評估骨質健康狀況的快速方法,它可以發現骨質疏鬆症,判斷未來骨折的風險,以及評估骨質疏鬆症治療的效果。
檢查骨質密度的方法
骨質密度檢查也稱為雙能X射線吸收測定法(DXA)或骨密度測定法,是用於測量骨損失的X射線技術增強形式,可以測定髖關節及脊椎的骨質密度。它與接受X光檢查有點相似,不會使受檢者感到疼痛。
中央型雙能X光吸光測定法或中央型DXA檢查,是目前受到最廣泛認可的骨質密度檢查,將檢查結果與已經確立的骨質密度平均值或標準值進行比較,即可得知你的骨質是否出現警訊。
DXA通常是掃瞄下脊柱和臀部,在兒童和部分成年人,有時需要做整個身體的掃描。
雖然任何骨質密度檢查都不會百分之百準確,但若醫師要預測患者未來發生骨折的風險高低,DXA檢查是重要的判斷依據。除了骨質密度檢查,醫師可能還會採取血液或尿液樣本,測試是否有其他疾病導致骨質疏鬆。
醫師會綜合評估骨折風險,包括年齡、體重、先前的骨折病史、骨質疏鬆性骨折的家族史和生活方式(如:吸菸和過量飲酒的影響)等問題,作為需不需要進一步檢查與治療的參考。
民眾也可以上世界衛生組織骨折風險評估工具網站預測自己未來10年的骨折風險。
如何看T評分(T-Score)?
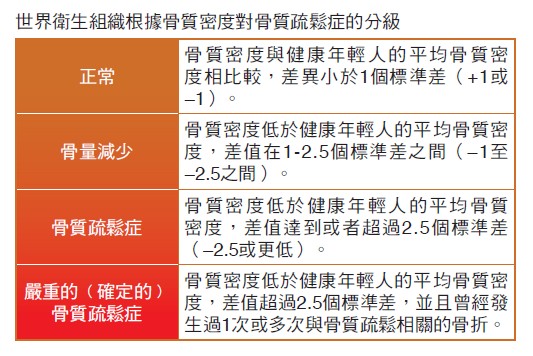
通常醫師會將你的骨質密度檢查結果與30歲健康成年人的最佳或顛峰骨質密度進行比較,從而計算出一個比較值,這個比較值稱為T評分(T-Score)。
T評分為0,表示你的骨質密度等於健康年輕人的平均值。T評分<0,則用負數表示,負數的值(以標準差為單位)越大,表示骨質密度越低,未來發生骨折的風險自然就越高。
如下列表格所示,T評分如果在+1與–1之間,表示骨質密度正常或骨質健康。T評分如果在–1與–2.5之間,表示骨質密度低,但是尚未低到被診斷為骨質疏鬆症的程度。T評分如果是–2.5或更低,表示患有骨質疏鬆症,而且T評分的負數值越大,表示骨質疏鬆症越嚴重。
哪些人應接受骨質密度檢查?
根據美國預防服務工作小組建議,65歲以上的所有婦女都應接受骨質密度檢查。不滿65歲的婦女,如果有較高的骨折風險,也應接受骨質密度測試,其臨床風險因子如下:
● 女性荷爾蒙不足:停經過早(45歲以下)、繼發性的長時間閉經(1年以上)、原發性性腺功能低下症。
● 服用類固醇藥物:每日服用劑量>7.5mg,服用時間長達1年或超過1年。
● 母系家族有髖骨骨折病史
● 較低的身體質量指數(BMI):BMI<19kg/m2 。
● 其他會與骨質疏鬆症聯想的疾病:包括神經性厭食症、吸收不良、原發性副甲狀腺亢進症、移植手術後、慢性腎功能不良、甲狀腺機能亢進症、長時間的固定不動、庫欣氏症候群。
● 放射線檢查證明有骨質流失和(或)脊椎畸形。
● 曾經發生骨鬆性骨折,特別是髖骨、脊椎或手腕部骨折。
● 身高變矮、駝背。
以DXA檢測骨質密度的健保規定
至於DXA檢查的健保給付,按健保署的規定如下:
● 內分泌失調可能加速骨質流失者(限副甲狀腺機能過高須接受治療者、腎上腺皮質過高者、腦下垂體機能不全影響鈣代謝者、甲狀腺機能亢進症者、醫源性庫欣氏症候群者)
● 非創傷性的骨折
● 50歲以上婦女或停經後婦女接受骨質疏鬆症追蹤治療者。
● 攝護腺癌病患在接受男性荷爾蒙阻斷治療前與治療後,得因病情需要施行骨質密度檢查。
符合上述規定的患者若因病情需要再次施行骨質密度檢查,間隔時間應為1年以上,且檢查以3次為限。
發現骨量減少即應採取對策
骨質密度檢查可以提供有用的資訊,幫助醫師確定哪一種預防或治療方案對患者比較適合。如果骨量減少,但尚未達到可被診斷為骨質疏鬆症的程度,則稱為「骨質缺乏」。
可能導致骨量減少的因素很多,舉例如下﹕
● 遺傳因素
● 青春期骨質生長不足,顛峰骨質密度未能達到最佳水平。
● 患有對骨骼產生不良影響的疾病,或因罹患某種疾病接受治療,所用藥物對骨骼有不良影響。
● 骨質流失過快
雖然並非每一個骨量減少的人都會演變成骨質疏鬆症,但是罹患骨質疏鬆症的風險較大,並因此有較高的骨折風險。因此,若發現骨量減少,必須及時採取措施來減緩骨質流失的速度,以預防骨質疏鬆症。
如果經醫師診斷患有骨質疏鬆症,醫師可能還會建議服用藥物。目前有幾種藥物可有效減緩(甚至逆轉)骨質流失,如果不願服用治療骨質疏鬆症的藥物,今後仍須定期接受骨質密度檢查,醫師才可掌握骨質疏鬆症的發展狀況。
如何預防及治療骨質疏鬆症?
由於骨質流失是不可逆的,藥物治療大多只能減緩流失速度,所以最重要的是年輕時就要養成良好習慣,多補充鈣質和從事負重性的運動,以累積足夠的骨本。
骨骼營養兩大主角 鈣質與維生素D
飲食對於治療和預防骨質疏鬆症十分重要,必須獲得足夠的鈣才能建立和維持強壯的骨骼。
所有骨量減少與骨質疏鬆症的病患都需要大量攝取富含鈣質的食物,例如牛奶、酸奶、西蘭花、花椰菜、鮭魚、豆腐和綠葉蔬菜。
1杯250ml牛奶含鈣約300mg,尤其是停經後或是以乳癌停經激素(leuplin-DEPOT,柳菩林)治療的婦女,每天要攝取1200mg的鈣。懷孕或哺乳婦女,每天的鈣攝取量應達到1000-1300mg。
若是男性,在25-70歲之間的每天鈣攝取量應為1000mg,71歲及以上每天1200mg。我們每天吃的飯菜只能提供不到400mg的鈣質,換言之,大多數人從飲食中所獲得的鈣,大約只有需求量的一半或1/3。

很多人以為骨頭湯最能補鈣,所以光喝湯不吃肉,其實喝湯補鈣遠遠不夠,而且骨鈣質基本上不溶於湯水,1公斤的骨頭煲上3-4個小時所煲出來的湯只含有20-50mg的鈣,其中並且缺少能促進鈣吸收的維生素D。所以大多數醫師都會推薦使用鈣補充劑來彌補不足。
骨骼還需要維生素D來幫忙鈣的吸收,維生素D的攝取量,19-70歲每天需要600個國際單位,71歲及以上每天需要800個國際單位。
脂肪魚如鮭魚和金槍魚都是很好的來源,但因富含維生素D的食物種類不多,所以可能需要另行服用維生素D以獲得足夠的補充。
此外,飲食中要避免攝取大量的礦物質磷,因為磷會促進骨質流失。這些食物包括紅肉,碳酸飲料和加了磷酸鹽食品添加劑的產品。
大量的酒精和咖啡也會減少身體對鈣的吸收,因此骨質疏鬆症患者應避免喝過多的酒或咖啡。
鍛鍊你的骨骼 運動
運動是保持骨骼強壯的關鍵,建議大家每週運動至少3次,每次30-45分鐘。
適合的運動有兩種主要類型:
● 承重運動:例如跑步、步行、網球、芭蕾舞、爬樓梯和健美操等。
● 肌肉加強運動:例如舉重。
至於游泳和騎單車,雖然對心臟有益,但因不承擔重量,無法使骨骼變得更壯,所以無助於預防骨質疏鬆症。
治療骨質疏鬆症的藥物
目前在臺灣用於治療骨質疏鬆症的第1線藥物,主要作用機轉是抑制破骨細胞的活性,包括有選擇性的雌激素受體調控劑(口服)、雙磷酸鹽(口服或靜脈注射劑型)、類保骨素(皮下注射)及鍶化合物(口服)等。
第2線治療骨鬆的藥物為合成副甲狀腺素,可以幫助新骨骼的形成和增加骨礦物質密度,每天皮下注射,約要施打1年半。
● 使用雙磷酸鹽類藥物須知
近幾年來,醫界發現一些骨質疏鬆症患者,疑因長期使用(3年以上)雙磷酸鹽治療而導致下顎骨壞死或非典型股骨骨折的初期症狀,因此衛生福利部於2016年11月公布的「含雙磷酸鹽類成分藥品之藥品風險管理計畫書」指出,使用藥品前須交付病人「用藥安全指引」,提醒病人用藥前及用藥期間須注意口腔狀況,以及有無出現顎骨壞死與非典型股骨骨折初期症狀。
若計劃接受牙科或口腔外科手術的患者,於使用雙磷酸鹽類藥物前(尤其是靜脈注射劑型),應與醫師進一步討論。而在使用雙磷酸鹽藥物治療骨鬆症期間,若發生顎骨壞死與非典型股骨骨折初期症狀,也應和醫師討論換藥或後續的治療方針。
● 補充維生素D與鈣片
另外,使用骨鬆藥物之前要注意本身是否有低血鈣的情形,應先矯正低血鈣狀況後再使用骨鬆藥物。接受骨鬆藥物治療的患者,還要定期服用足夠的維生素D(血中維生素D濃度建議至少要達到30ng/ml)及鈣片,以預防低血鈣及其相關症狀如肌肉抽筋等的發生,也才能使抗骨鬆藥物發揮最佳療效。
資料來源 : 中國醫訊第166期