News & Message
先天迴腸閉鎖、腸扭轉與嚴重穿孔 小寶貝生命垂危 中醫大附醫及兒醫跨科醫療團隊與時間賽跑 出生第二天精準手術搶救 順利康復出院
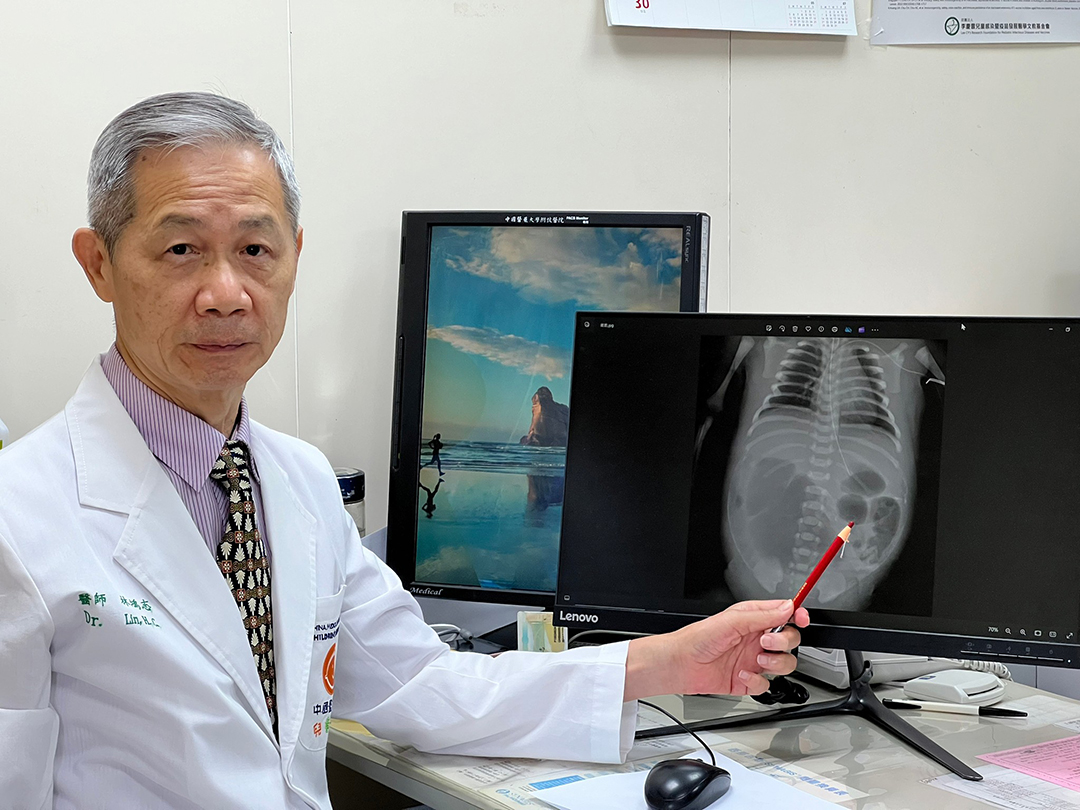
新生兒科林鴻志主任指出,嬰兒花花因腸道閉鎖合併腸扭轉與腸穿孔,被診斷為腸穿孔合併胎便性腹膜炎,腹中因胎便而鈣化,且腸道腫脹嚴重。
37歲吳小姐於懷孕30週時,因產前超音波發現嬰兒腹部有一個巨大的多囊性囊腫,經轉介至中醫大母嬰醫學中心的醫療團隊,超音波顯示腹腔內和肝臟表面有高密度回聲,疑似腸穿孔合併胎便性腹膜炎,狀況緊急,與家屬討論後,今年二月初,約於懷孕32週提前以剖腹產出寶寶(正常懷孕週期37-40週),花花(化名)出生時因肺部發育不全合併嚴重腹脹影響呼吸問題,緊急處置後進新生兒加護病房,並啟動母嬰醫學中心跨科團隊加強照護,經新生兒科沈上博主治醫師與兒童外科李建興副院長討論,由於花花出現腹膜炎合併嚴重感染與凝血功能異常情形,決定讓花花在出生第二天立即接受手術治療。術中發現,迴腸有腸道閉鎖合併腸扭轉與破腸穿孔,切除部分壞死腸道,並執行腸造口手術,術後給予適當之營養支持治療,讓花花身體更強壯體重更好。花花於出生三個月後再接受腸吻合手術,並順利出院,目前術後狀況良好。
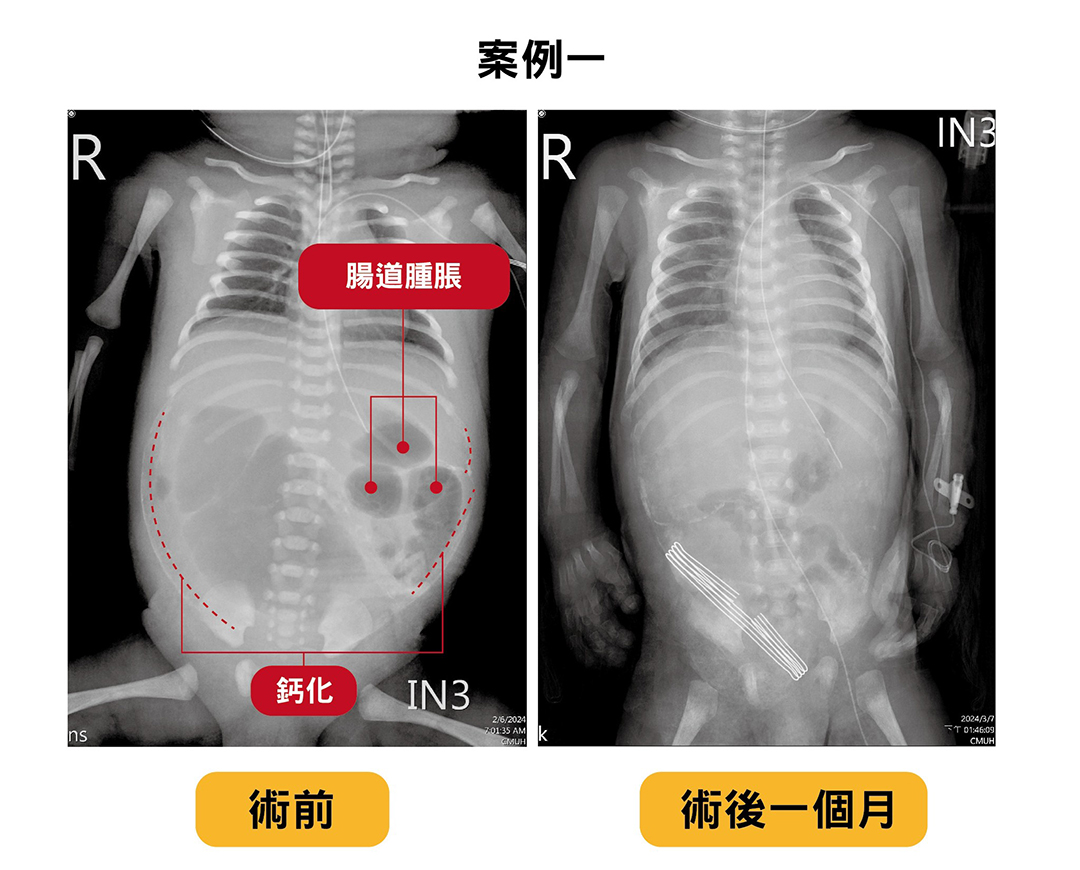
嬰兒花花經中醫大附醫母嬰醫學中心跨專科照護治療後,術後一個月腹脹及鈣化明顯改善,並於出生三個月後順利健康出院。
另一例32歲媽媽懷孕30週產檢時,經由中醫大附醫婦產部產科蘇俊維醫師執行超音波,發現胎兒有非免疫性水腫合併嚴重腹水。經安胎與使用肺部成熟藥物,嬰兒小亮(化名)於32週以剖腹產出生,小亮體重過輕僅有1700公克,立即轉至新生兒加護病房,發現大量腹水,立即進行腹膜穿刺引流,影像顯示有腸道阻塞現象。經新生兒科蔡明倫醫師與兒童外科曾采藝醫師討論,小亮於出生第三天接受手術,解決腹水,而術中發現有迴腸阻塞合併胎便腹膜炎,切除患部結構異常的25公分腸道,術後給予足夠營養支持。小亮於出生後31天健康出院,體重已達到2300公克。
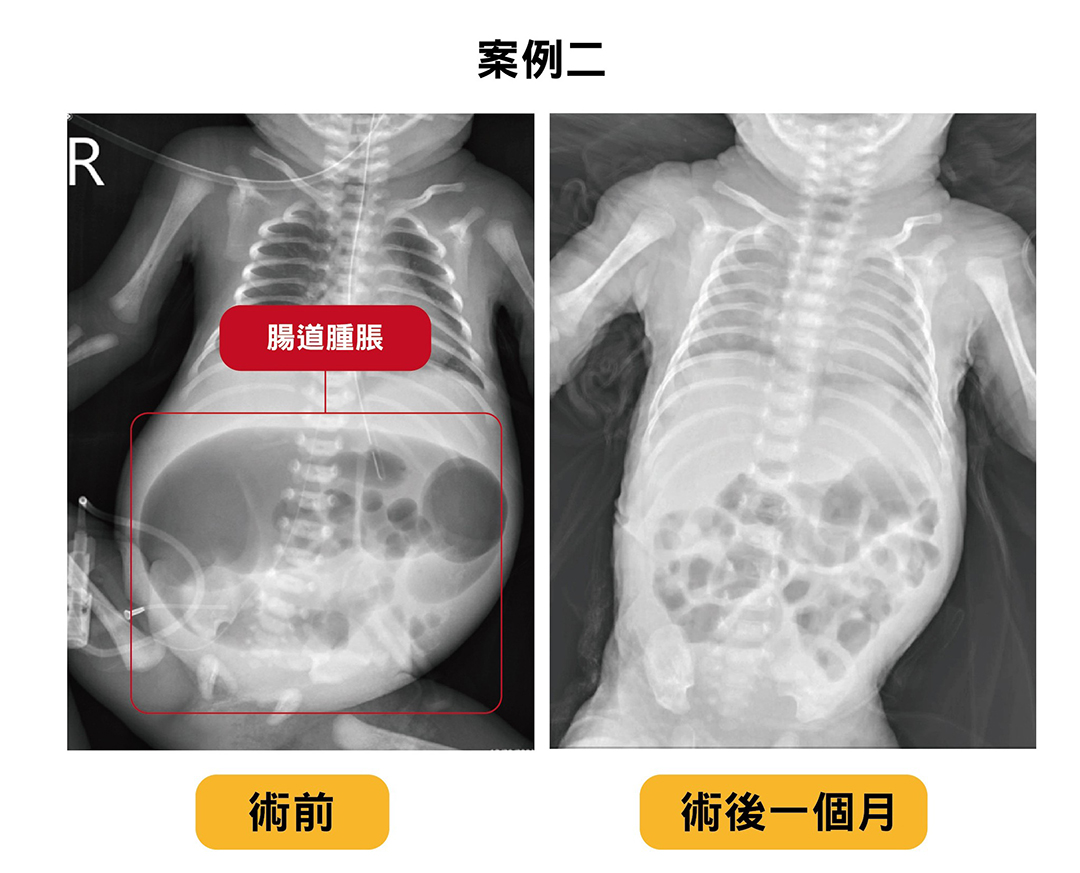
嬰兒小亮是32歲媽媽懷孕30週時發現胎兒有水腫合併嚴重腹水,於第32週剖腹產出,出生時僅1700公克。經手術切除患部結構異常的25公分腸道,術後給予足夠營養支持。小亮於出生後一個月健康出院,體重已達到2300公克。
中醫大兒童醫院新生兒科主任林鴻志教授表示,根據台灣健保資料庫統計,每年有五千分之一的新生兒患有腸道閉鎖或狹窄,有時可能合併腹水的產生;嬰兒腹水問題若無獲得及時處置,可能導致心臟衰竭、肺部發育不全等狀況。在孕產期中,產婦應接受完整的產前檢查,定期追蹤胎兒器官發育狀況。若發現胎兒疑似有先天性異常時,不要輕言放棄,應至適當的醫療院所尋求協助。

中醫大附醫及中醫大兒醫成立「母嬰醫學中心」,由產科何銘主任(前排左四)及新生兒科林鴻志主任(前排右四)擔任共同召集人,含產母胎醫學組、新生兒科、兒童心臟科、兒童胸腔科、兒童肝膽腸胃科、兒童外科、病理部、臨床營養科、護理部等跨科專業,協助孕婦及先天異常嬰兒或早產兒。
中醫大附醫與中醫大兒醫成立「母嬰醫學中心」,由新生兒科林鴻志主任及產科何銘主任擔任共同召集人,由產母胎醫學組、新生兒科、兒童心臟科、兒童胸腔科、兒童肝膽腸胃科、兒童外科、病理部、復健部、社工室、臨床營養科、護理部等科別組成,結合跨科別的醫療專業,全力協助孕婦及各種高危新生兒或早產兒。該中心提供孕婦和新生兒以家庭為中心,持續完整的全人照顧,給予急重症及高危險的孕產婦和新生兒可以得到即時適當的治療,並邀請國內外知名醫學權威擔任顧問,包含日本國立名古屋大學佐藤義朗教授、澳洲國立墨爾本大學鄭珍妮教授,以及國立臺灣大學李建南教授等專家,與全球先進醫療同步。


